
Artroza articulației gleznei — afectarea degenerativ-distrofică a țesutului cartilajului. Dar din moment ce boala progresează, suprafețele articulare ale oaselor sunt implicate în proces, este mai corect să o numim osteoartrita. În literatura străină, atunci când se descrie această boală, se folosește termenul de osteoartrită, care indică nu numai modificări degenerative, ci și inflamație pe acest fond.
Osteoartrita — Aceasta este o boală articulară cronică, progresivă, în care cartilajele, suprafețele articulare ale oaselor, capsulele și țesuturile periarticulare sunt distruse. Acest lucru duce la durere și mobilitate articulară afectată. Glezna are rar osteoartrita, spre deosebire de genunchi. Boala apare mai des la femeile peste 50 de ani și la sportivii care au suferit leziuni la picioare. Pentru artroza articulației gleznei, tratamentul depinde de manifestările bolii și este selectat individual de un traumatolog ortoped. Medicii folosesc metode care și-au dovedit eficacitatea și siguranța și practică o abordare multidisciplinară pentru tratarea problemei și prevenirea progresiei patologiei articulare.
Acest articol este de natură consultativă. Tratamentul este prescris de un specialist după consultație.
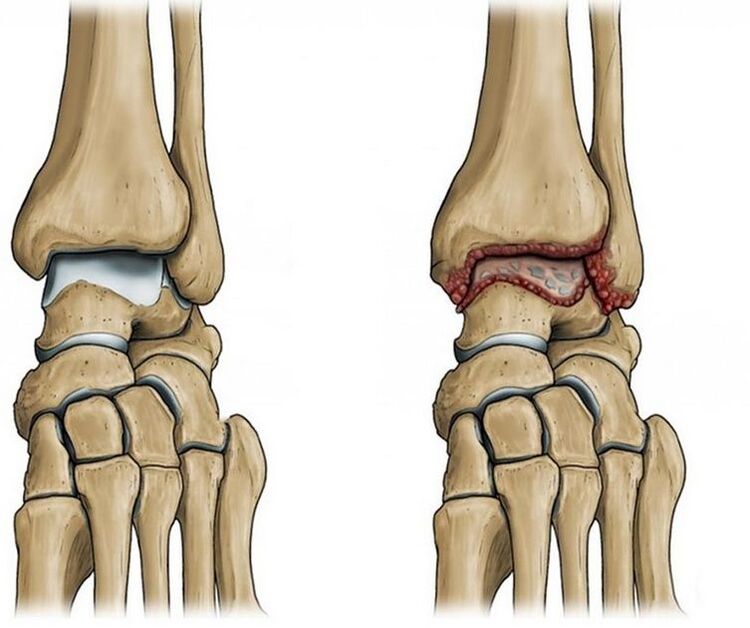
Cum se dezvoltă boala
Articulația gleznei este formată din trei oase: tibia, peronéul și talusul, acoperite cu o capsulă articulară și întărite de ligamente. Datorită muncii mușchilor, piciorul se îndoaie și se extinde. În mod normal, suprafețele articulare sunt netede și alunecă ușor una față de cealaltă în timpul mișcărilor. Acoperit cu cartilaj dens, elastic, funcția sa principală — protecția osoasă și absorbția sarcinii. Cavitatea articulară conține lichid sinovial. Joacă rolul de lubrifiere intra-articulară, prevenind frecarea elementelor articulare și abraziunea acestora în timpul mișcărilor.
Dar, ca urmare a rănirii sau îmbătrânirii naturale a articulației, suprafețele articulare devin aspre, iar țesutul cartilajului își pierde netezimea și elasticitatea. Când cartilajul este deteriorat și pe măsură ce modificările degenerative progresează, oasele încep să intre în contact unele cu altele atunci când se deplasează în articulație, care este însoțită de durere.
În încercări de „apărare"și pentru a compensa deteriorarea ulterioară a articulației și a țesuturilor din jur, se formează osteofite — creșterea de-a lungul marginilor suprafețelor articulare ale oaselor. Ca urmare, mobilitatea articulației este parțial sau chiar complet limitată.
În funcție de cauza principală, se disting următoarele tipuri de osteoartrită:
- Osteoartrita primară sau idiopatică. În acest caz vorbim despre modificări degenerative-distrofice ale articulației
- Secundar este asociat cu expunerea la un factor cauzal specific, de obicei o leziune anterioară a articulației. Și această formă este cel mai adesea diagnosticată
Factori predispozanți
Principalii factori predispozanți pentru dezvoltarea artrozei articulației gleznei:
- leziuni intra și periarticulare, cum ar fi fracturi osoase, rupturi și rupturi de ligamente
- operatie la glezna
- leziuni inflamatorii articulare în trecut
- sarcini intense: sporturi profesionale, balet, mers lung, munca asociată cu perioade lungi de a fi „pe picioare"
- stil de viata sedentar
- purtând tocuri înalte mult timp
- greutate excesiva
- colagenopatii ereditare care conduc la deteriorarea sintezei de colagen
- leziuni cronice ale structurilor articulare din cauza sarcinilor excesive
- tulburări metabolice: diabet, gută
- deficit de estrogen la femeile aflate în postmenopauză
- boli reumatismale
- deformări ale piciorului, cum ar fi picioarele plate
- modificări degenerative-distrofice ale coloanei vertebrale, complicate de formarea unei hernii intervertebrale, care este însoțită de compresia rădăcinii nervoase
Artroza gleznei: simptome
Semnul principal al artrozei — Durerea este ceea ce te face să cauți ajutor de la un medic. La începutul dezvoltării bolii, durerea este deranjantă numai după exerciții prelungite și scade odată cu repausul.
În funcție de stadiul modificărilor patologice ale articulației, durerea devine mai intensă și persistă în repaus și chiar și noaptea. Apar alte simptome.
Există trei etape ale bolii:
- Prima etapă se caracterizează prin umflare ușoară, roșeață a pielii zonei articulare, durere după-amiaza sau după efort intens. Senzațiile neplăcute sunt localizate de-a lungul suprafeței frontale a piciorului, de-a lungul liniei articulației și se deplasează pe suprafețele laterale ale gleznei. Este posibil ca radiografia piciorului să nu arate încă nicio modificare.
- În a doua etapă, durerea devine constantă, apare o criză la mișcarea articulației, mobilitatea este limitată și articulația „se blochează". Când sunt examinate pe o radiografie, se observă creșteri de-a lungul marginilor suprafețelor articulare ale oaselor: tibiei, gleznelor și talusului, precum și îngustarea spațiului articular.
- În a treia etapă, articulația este deformată, motiv pentru care sunt posibile doar mișcări de balansare, de amplitudine redusă. Radiografia evidențiază creșteri osoase masive, spațiul articular este brusc îngustat sau chiar absent. Din cauza instabilității articulației, pacienții își răsucesc adesea piciorul, ceea ce nu face decât să agraveze situația din cauza entorselor, rupturii ligamentelor și deteriorării stării generale.
Durerea cu artroza gleznei are trăsături caracteristice:
- Maxim exprimat la începutul mișcării — așa-numita durere de început
- Crește semnificativ cu sarcina, mai ales la alergare, sărituri
- Apare adesea seara, noaptea sau imediat după trezire
Din cauza durerii, mobilitatea piciorului este limitată, precum și blocarea articulației, deoarece cartilajul este distrus.
Simptomele se manifestă în valuri: exacerbările alternează cu remisiuni. Cu o exacerbare, simptomele sunt mai pronunțate. În timpul remisiunii, simptomele dispar treptat și pot chiar să dispară cu totul.
La ce medic ar trebui sa ma adresez?
Dacă apar durere și rigiditate în mișcările gleznei, ar trebui să consultați un traumatolog ortoped. Dacă se identifică o altă cauză a disconfortului articular, poate fi necesară consultarea unui neurolog, reumatolog sau endocrinolog.
Diagnosticare
Pentru a pune un diagnostic, medicul clarifică plângerile, precizează cât timp a fost observată durerea, ceea ce contribuie la apariția și intensificarea acesteia. Specialistul colectează date despre bolile existente, leziunile și caracteristicile stilului de viață, efectuează o examinare, evaluează gama de mișcare a articulației și efectuează teste de diagnostic.
Deja pe baza informațiilor primite, este posibil să se asume un diagnostic, dar pentru a-l confirma și a elabora un plan de tratament competent, sunt necesare metode de examinare suplimentare, care pot include:
- Radiografia articulației gleznei, care are o importanță primordială în stabilirea unui diagnostic și determinarea stadiului de dezvoltare a bolii. Imaginile prezintă îngustarea spațiului articular, osteofite la marginile suprafețelor articulare ale oaselor, chisturi și semne de subțiere a osului situat sub cartilaj
- O scanare CT a articulației reflectă imaginea mai în detaliu. Medicul poate evalua în detaliu starea structurilor osoase și a țesutului cartilajului pacientului
- RMN-ul este utilizat pentru a studia cartilajele și țesuturile moi
- Ecografia articulației pentru a evalua starea structurilor articulare moi
Tratamentul artrozei
Tratamentul patologiei este pe termen lung și se efectuează sub supravegherea unui traumatolog ortoped în regim ambulatoriu. Cum se vindecă artroza piciorului depinde de stadiul de deteriorare și de complicațiile existente.
Principalele obiective ale tratării bolii într-o clinică modernă sunt ameliorarea durerilor de picioare, îmbunătățirea calității vieții pacientului și încetinirea progresiei artrozei. Pentru a face acest lucru, medicul elaborează un set de măsuri terapeutice și preventive, medicinale și nemedicinale și, de asemenea, ajustează stilul de viață al pacientului.
Corectarea stilului de viață și a alimentației
Activitatea fizică suficientă și corecția nutrițională vor ajuta la reducerea schimbărilor degenerative. După examinare, medicii clinicii pot da recomandări privind pierderea în greutate, precum și optimizarea încărcăturii pe picioare.
Tratament medicamentos
Medicamentele sunt selectate individual, pe baza datelor de examinare, a simptomelor și a bolilor concomitente. Pacientului i se pot prescrie:
- Analgezice. Cel mai adesea acestea sunt medicamente antiinflamatoare nesteroidiene sub formă de tablete, geluri, injecții pentru a calma durerea și inflamația.
- Antidepresive și anticonvulsivante pentru dureri prelungite, severe, greu de tratat
Terapie cu exerciții fizice
Exercițiile special selectate ajută la menținerea amplitudinii de mișcare a articulației, reduc durerea și limitează progresia modificărilor degenerative. Pacientul efectuează mai întâi exercițiile recomandate sub supravegherea unui specialist, iar apoi — pe cont propriu, acasă.
Masaj
Masajul membrului inferior normalizează nutriția țesuturilor articulare. Este prescris în afara stadiului acut. În timpul ședinței, specialistul efectuează mișcări pasive în articulație, ceea ce previne scurtarea musculară și rigiditatea articulațiilor.
Dispozitive de asistare
Pot fi recomandate orteze speciale, bastoane și plimbări pentru a elibera stresul și pentru a stabiliza articulația gleznei.
Interventie chirurgicala
Se utilizează numai în cazuri de distrugere severă a cartilajului articular și mobilitate articulară limitată. După operație urmează o perioadă lungă de reabilitare și tratament conservator. Endoprotetice sau artroplastie în stadiile ulterioare de dezvoltare a artrozei gleznei — practic singura oportunitate de a evita handicapul și de a menține mobilitatea articulară.
De ce este periculoasă artroza gleznei?
Modificările deja formate în articulație sunt ireversibile. Prin urmare, tratamentul are ca scop încetinirea procesului patologic pentru a păstra capacitatea de muncă și calitatea vieții pacientului. Este posibil să atingeți astfel de obiective numai cu un tratament în timp util și cu respectarea strictă a recomandărilor medicului.
Pe măsură ce se dezvoltă artroza, se formează o deformare pronunțată a articulației. Gama de mișcări scade brusc, ca urmare, capacitatea de a susține piciorul devine dificilă; mersul fără cârje sau baston este aproape imposibil.
Durerea cronică, constantă în articulație duce la anxietate și tulburări depresive.
Prevenirea
Prevenirea artrozei include următoarele măsuri:
- Evitați activitățile traumatice. De exemplu, sărituri de la mari înălțimi, alergări
- Evitați rănirea
- Aveți grijă în condiții de gheață, purtați pantofi anti-alunecare
- Controlează-ți greutatea corporală
- Normalizarea greutății corporale va ajuta la reducerea stresului asupra articulației gleznei
- Rămâneți moderat activ
- Un stil de viață inactiv este periculos și duce la complicații, precum și la suprasolicitare excesivă și microtraumă
- Păstrează-ți articulațiile sănătoase
- Consultați imediat un medic și tratați bolile musculo-scheletice
Principalele puncte din articol:
- Prevalența bolilor degenerative-distrofice ale articulațiilor piciorului este de 87%
- Riscurile profesionale, obiceiurile de zi cu zi și leziunile din trecut pot duce la artroza articulației gleznei.
- Un simptom comun al artrozei — durere, care este însoțită de un zgomot în timpul mișcării, umflare locală și, ulterior, mobilitate limitată a piciorului
- Tratamentul artrozei gleznei este adesea conservator și include atât metode medicinale, cât și nemedicinale.
- Progresia artrozei gleznei duce la dizabilitate și pierderea completă a funcției piciorului























